Menschen merken oft als Letzte, wenn die eigene Belastung kippt. Im Arbeitskontext sind die ersten Warnzeichen meist leise, sie zeigen sich in kleinen Verhaltensänderungen, in Konzentrationslöchern oder angespannten Teamdynamiken. Wer diese Frühsignale früh erkennt, verhindert Ausfälle, schützt Gesundheit und hält die Leistungsfähigkeit stabil. Die Weltgesundheitsorganisation beziffert die Produktivitätsverluste durch Depressionen und Angststörungen global auf rund 1 Billion US‑Dollar jährlich. Zugleich rechnet sich frühe Unterstützung, laut WHO führt jeder investierte Dollar in die Behandlung von Depression und Angst zu einem vierfachen Return durch bessere Gesundheit und Produktivität (Quelle: WHO, 2016).
Was bedeutet psychische Belastung am Arbeitsplatz genau?
Psychische Belastung beschreibt nach arbeitspsychologischer Definition zunächst neutrale Anforderungen, die auf Menschen einwirken, zum Beispiel Arbeitsmenge, Unterbrechungen, Verantwortung oder soziale Spannungen. Entscheidend ist die Beanspruchung, also die individuelle Reaktion darauf, etwa Erschöpfung, Nervosität, Schlafprobleme oder Rückzug. Werden Belastungen zu hoch oder fehlen ausgleichende Ressourcen, steigt das Risiko für gesundheitliche Beeinträchtigungen und Fehlzeiten.
Wichtig zur Einordnung: Burnout ist keine medizinische Diagnose, sondern in der ICD‑11 der WHO als arbeitsbezogenes Phänomen beschrieben, das durch chronischen Stress am Arbeitsplatz entsteht, der nicht erfolgreich verarbeitet wird. Die WHO betont, dass Prävention und Arbeitsgestaltung wesentlich sind, um Burnout vorzubeugen.
Frühsignale auf drei Ebenen erkennen
Frühwarnzeichen zeigen sich auf der individuellen Ebene, in der Teamdynamik und in organisationalen Kennzahlen. Je konsistenter und häufiger sie auftreten, desto eher besteht Handlungsbedarf.
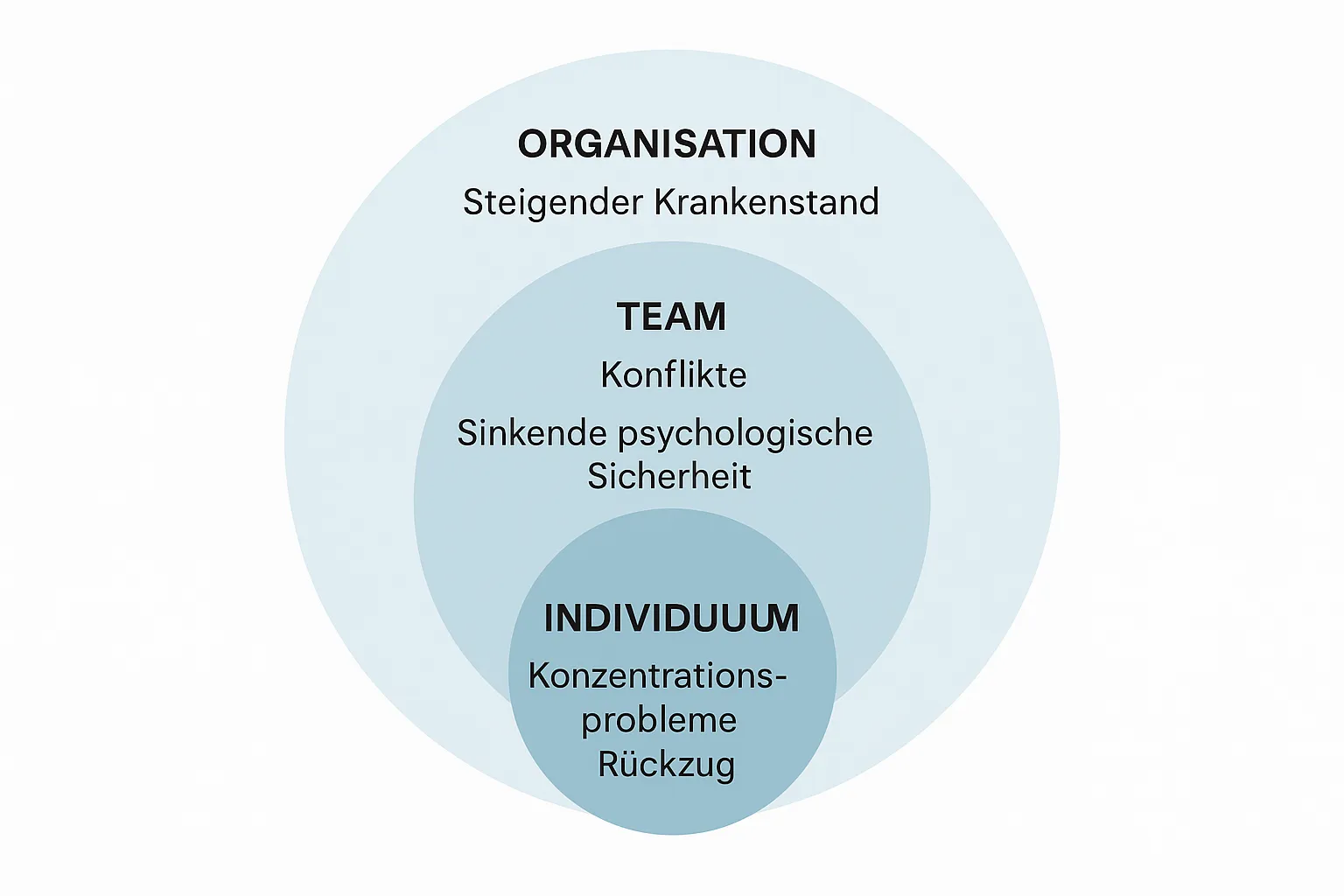
Individuelle Frühsignale
- Emotional: erhöhte Reizbarkeit, anhaltende Niedergeschlagenheit, Nervosität, innere Unruhe, Gefühllosigkeit
- Kognitiv: Konzentrationsprobleme, Gedächtnislücken, Entscheidungsaufschub, Grübelschleifen
- Körperlich: dauerhafte Müdigkeit, Schlafstörungen, Kopf‑ oder Rückenschmerzen, Magenbeschwerden, häufige Infekte
- Verhalten: Leistungs- und Stimmungsschwankungen, Fehlerhäufung, Vermeiden von Meetings, Präsentismus (Anwesend trotz Krankheit), vermehrter Konsum von Alkohol oder Beruhigungsmitteln
Hinweis: Saisonal bedingte Stimmungstiefs können solche Anzeichen verstärken. Was hinter einem scheinbaren Leistungstief im Herbst steckt, erklärt unser Beitrag zum Herbstblues.
Team‑ und Beziehungsebene
- Kollaboration: zunehmende Reibungen, Zynismus, Wir‑gegen‑Sie‑Muster, indirekte Kommunikation
- Meeting‑Kultur: auffällig stille Runden, weniger konstruktives Feedback, Kamera aus, Beteiligung sinkt
- Arbeitsmuster: Überstundenberge, Arbeit spät nachts oder am Wochenende, Ticket‑Staus, vermehrte Nacharbeiten
- Abwesenheiten: Häufung kurzfristiger Ausfälle oder Muster wie häufige Montagskrankheit
Organisationaler Kontext
- Kennzahlen: steigende Krankentage, Fluktuation oder unbesetzte Stellen, sinkende Teilnahme oder Werte in Mitarbeiterbefragungen
- Kultur: abnehmende psychologische Sicherheit, geringere Lernbereitschaft, wachsende Fehlervermeidung
- Strukturen: dauerhafte Unterbesetzung, unklare Rollen, häufige Ad‑hoc‑Priorisierungen
Diese Hinweise sind keine Diagnosen. Sie zeigen jedoch, wo Führung, HR und Teams hinschauen, Ursachen analysieren und früh handeln sollten. Orientierung bietet auch die Europäische Arbeitsschutzagentur mit ihren Empfehlungen zu Stress am Arbeitsplatz und organisationaler Prävention.
Von der Beobachtung ins Handeln: so sprechen Führungskräfte belastungssensibel an
Das Ziel ist kein Therapeutengespräch, sondern ein wertschätzender, lösungsorientierter Dialog. So gehen Sie vor:
- Beobachten und dokumentieren. Notieren Sie konkrete, beobachtbare Veränderungen mit Datum, statt Bewertungen. Beispiel: An drei Terminen in zwei Wochen unerledigte Freigaben, zwei verpasste Deadlines.
- Rahmen setzen. Laden Sie zu einem vertraulichen 1:1 ein, ohne Publikum oder Zeitdruck.
- Gespräch eröffnen. Nutzen Sie Ich‑Botschaften und Beispiele. Zum Beispiel: Mir ist aufgefallen, dass du in den letzten zwei Wochen häufiger später in Meetings kamst und Deadlines verpasst hast. Wie geht es dir, und was brauchst du gerade?
- Aktiv zuhören. Pausen aushalten, nachfragen, zusammenfassen. Keine Ferndiagnosen, keine Schnellratschläge.
- Arbeitsfaktoren klären. Was im Job belastet konkret, was hilft? Aufgaben priorisieren, Unterbrechungen reduzieren, Verantwortung temporär neu verteilen.
- Unterstützung anbieten. Interne Optionen nennen, externe Hilfe niedrigschwellig machen, Follow‑up terminieren.
- Vereinbarungen dokumentieren. Kurz festhalten, was wer bis wann macht, dann nach 1 bis 2 Wochen nachfassen.
Formulierungshilfen: Was würde es leichter machen, diese Woche gut durchzukommen? Welche Aufgaben können wir für zwei Wochen parken oder anpassen? Welche Unterstützung wünschst du dir?
Ampelmodell zur Einschätzung
Eine einfache Heuristik unterstützt schnelle Entscheidungen. Sie ersetzt keine Fachdiagnostik, schafft jedoch Orientierung.
| Stufe | Typische Hinweise | Nächste Schritte |
|---|---|---|
| Grün, belastbar | Situativer Stress, einzelne Ausreißer, insgesamt stabile Leistung | Ressourcen stärken, Prioritäten klären, kurze Erholungsschleifen einplanen |
| Gelb, erhöhtes Risiko | wiederkehrende Schlafprobleme, Reizbarkeit, Fehlerhäufung, Rückzug, Anzeichen im Team | Gespräch führen, Arbeitsanforderungen anpassen, kurze Auszeit prüfen, Angebot zu niedrigschwelliger Beratung machen |
| Rot, akut | Hinweise auf Erschöpfungszustand, Panikattacken, Substanzmissbrauch, Suizidäußerungen | Sofort handeln, Krisenhilfe aktivieren, keine Alleinverantwortung, medizinische Abklärung anstoßen |
Prävention im Alltag: Hebel, die sofort wirken
- Mikropausen und Dosis an Erholung. 90‑120 Minuten Fokus, dann 5 Minuten raus aus dem Kontext, kurz bewegen, Handy weg.
- Reizarmes Arbeiten ermöglichen. Weniger Unterbrechungen, klare Fokuszeiten und erreichbare Ziele senken Stress.
- Grenzen pflegen. Absprachen zu Erreichbarkeit außerhalb der Arbeitszeit festhalten, ruhige Zeiten respektieren.
- Ressourcen aktivieren. Welche persönlichen, sozialen und äußeren Schutzfaktoren stehen bereit? Impulse und Übungen finden Sie unter Meine Ressourcen.
- Selbstfürsorge ernst nehmen. Konkrete, regelmäßige Mini‑Routinen helfen mehr als gelegentliche XXL‑Wellness. Ideen und Anleitungen gibt es in unserem Beitrag zu Selbstfürsorge.
Menschen unterscheiden sich darin, wie sie Belastung wahrnehmen und bewältigen. Persönlichkeitsmerkmale wie Gewissenhaftigkeit oder Neurotizismus prägen die Stressreaktion. Eine kurze Einordnung bietet unser Überblick zu Persönlichkeit.
Rechtlicher Rahmen und HR‑Praxis in Deutschland
Arbeitgeber sind verpflichtet, Gefährdungen der Beschäftigten zu beurteilen, dazu gehören auch psychische Belastungen. Das ist in §5 Arbeitsschutzgesetz geregelt. Praktisch bedeutet das: belastende Arbeitsbedingungen identifizieren, Maßnahmen ableiten, Wirksamkeit prüfen und Mitarbeitende beteiligen. Gute Einstiege und Tools stellt die Bundesanstalt für Arbeitsschutz und Arbeitsmedizin bereit.
Messbar machen, ohne zu pathologisieren. Sinnvoll sind zum Beispiel diese Indikatoren:
- Arbeitsorganisation: Unterbrechungsrate, Planungsstabilität, Verhältnis Fokuszeit zu Meetingzeit
- Gesundheit: Abwesenheitstage und Präsentismus‑Muster, jeweils anonymisiert betrachtet
- Kultur: Ergebnisse aus Pulsbefragungen zu Arbeitsklima und psychologischer Sicherheit
Wenn es akut wird: Sicherheit geht vor
Bei akuten Krisen gilt, sofort handeln und professionelle Hilfe einbinden.
- Notfall, konkrete Eigen- oder Fremdgefährdung, starke Entgleisung, Verwirrtheit: 112 anrufen.
- Rund um die Uhr erreichbar ist die TelefonSeelsorge unter 0800 111 0 111, 0800 111 0 222 oder 116 123. Online‑Beratung ist ebenfalls möglich.
- Vereinbaren Sie, dass die betroffene Person nicht allein bleibt, bis Hilfe übernimmt. Informieren Sie HR gemäß interner Leitlinien.
Dieser Artikel ersetzt keine Diagnostik oder Behandlung. Er bietet Orientierung, wie Sie früh hinschauen und Wege in passende Hilfe öffnen.

Wie Mindvise Unternehmen und Teams unterstützt
Mindvise ist der Mental‑Health‑Partner für Teams und Selbstzahler. Wir verbinden schnelle, persönliche Hilfe mit Ressourcen für nachhaltige Prävention.
- 1:1 Online‑Video‑Konsultationen, in der Regel innerhalb von 48 Stunden verfügbar, damit Belastung nicht chronisch wird.
- Mehrsprachige Beratung, damit auch internationale Teams barrierearm Zugang finden.
- Content‑Hub mit Psychoedukation und Selbsthilfe, ideal für den Einstieg und zur Rückfallprophylaxe.
- Team‑Counseling und Planung, um Spannungen strukturiert zu bearbeiten und Zusammenarbeit zu stärken.
- HR‑Dashboard mit Nutzungsanalysen, um bedarfsorientiert zu steuern und Wirkung sichtbar zu machen.
- Anonyme Feedback‑Surveys, die ehrliche Signale liefern, ohne Einzelne bloßzustellen.
- Individuelle Lösungen für Unternehmen, damit Maßnahmen zu Kultur, Branche und Größe passen.
Wenn Sie Ihre Früherkennung professionalisieren und Mitarbeitenden niedrigschwellige Hilfe anbieten möchten, sprechen Sie mit uns über einen passgenauen Ansatz für Ihr Unternehmen.
Mehr erfahren: Mindvise, mentale Gesundheit für Unternehmen.
Kompakte Checkliste für heute
- Zwei konkrete Beobachtungen notieren, die auf steigende Belastung hindeuten.
- Eine 1:1‑Ansprechperson festlegen und ein vertrauliches Gespräch anbahnen.
- Eine kurzfristige Entlastung verabreden, zum Beispiel Priorisierung oder Fokuszeit.
- Einen Hilfepfad bereitstellen, inklusive zeitnaher Beratung und Selbsthilfeangeboten.
- Follow‑up terminieren und in 7 bis 14 Tagen prüfen, was sich verändert hat.
Weiterführend auf unserem Blog:
Quellen und Hinweise:
- WHO, Investing in treatment for depression and anxiety leads to fourfold return, 2016
- WHO, Burn‑out as an occupational phenomenon, ICD‑11
- Europäische Agentur für Sicherheit und Gesundheitsschutz am Arbeitsplatz, Stress am Arbeitsplatz
- Arbeitsschutzgesetz §5, Beurteilung der Arbeitsbedingungen
- BAuA, Psychische Belastung und Gesundheit in der Arbeitswelt







